一、高血压面临的挑战
1、高血压领域的反常现象
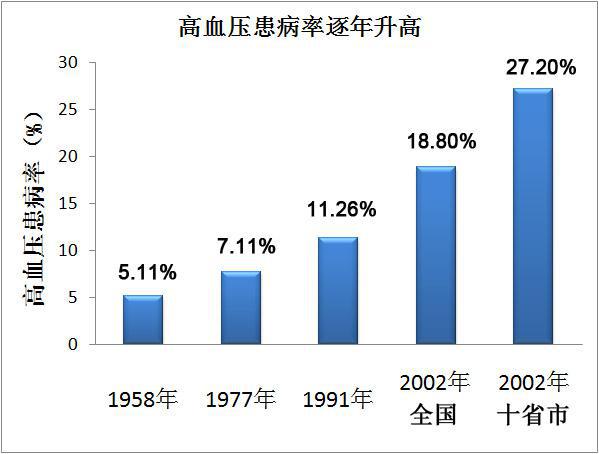
降压药(23类104种)越来越多,高血压患病率越来越高,顽固性高血压越来越多。中国高血压患病率可见一斑。
2、降压药创新:半个世纪裹步不前,没有重大理论突破
Chobanian在《新英格兰杂志》撰文分析,止步不前的原因有3个:(1)在整个行业范围内创新不足,新药很难比老药更好,而且风险大;(2)近半个世纪高血压基础研究无重大突破;(3)学术组织指导思想偏差:高血压学术组织的大部分工作、人力和精力都用于12类药物的不同剂型的临床试验,而不是一个全新的药物[N Engl J Med 2009; 361:878-887]。文中形容,老的成员穿上了新外套,而新成员还在旧伞下(old guy with a new coat,new member under the old umbrella)。
3、遗传因素的研究需要理论和方法学创新:在旧的圈子内转,走不到新路子上
在100年前就认为高血压是遗传与环境共同作用的结果。对环境危险因素有认识,但是至今我们对高血压遗传因素的认识与1877年的认识无本质区别。2007年大规模的全基因组关联研究(GWAS)到底是希望还是跟风时髦(hope or hype)?
高血压遗传度40%-60%,根据“常见疾病-常见变异”的理论,GWAS所用的遗传标记能够覆盖80%的基因组区域,能够解析高血压遗传的奥秘。我们对此抱有极大的希望,GWAS能给我们遗传危险因素的答案。但是GWAS的结果使我们高兴不起来:所有GWAS报告的高血压相关SNP只解释人群血压水平2 mmHg,单个SNP解释0.5mmHg变异,不及临床血压测量的允许误差大。GWAS结果仅解释1%-10%的遗传度。
错在哪儿?“遗传与环境”共同作用的理论假设不对?遗传作用被高估了吗?一个明显的错误是对照组中混有大批未来高血压患者。众所周知,血压是一个连续变量,临床把高血压定义为>140/90 mmHg,是为了便于治疗,是根据能够减轻心血管及其他靶器官危害而制定。高血压是一个增龄性疾病,到80岁,80%-90%的人有高血压;选择对照时,无法确定一个30岁或50岁、血压<140/90 mmHg的人是不是未来高血压患者。一个高血压前期的人,10年之后发展为高血压的概率为50%。因此,对照组中混进很多未来高血压患者,这种GWAS结果如何相信?遗传研究、遗传因素基本上是不会改变的。
我们都说高血压是遗传与环境因素共同作用的结果,但是,病例与对照之间的环境因素是否绝对一致,实在难以控制,既往GWAS研究,没有顾及环境因素的影响。
“常见疾病-常见变异”的理论假设,违背基本的遗传规律,依据的前提是错误的。自然选择淘汰致病突变,在突变成为常见之前就被淘汰了,所以不存在常见突变,这种假设是经不起推敲的[Nicholas Wade.New York Times. March 20, 2011]。
使用临床高血压定义,找高血压遗传机制的问题:目前的方法把所有收缩压>140 mmHg及或舒张压>90 mmHg的人作为高血压患者组,与正常血压组(<140,<90)比较,利用候选基因策略或全基因组筛查找易感基因。我们使用临床高血压定义、来自临床试验的高血压定义来探讨高血压机制,不会有多大帮助。因为血压是一个连续变量,50-60岁的人有50%-60%是高血压,85岁的人80%-90%是高血压。高血压患者在没有出现高血压之前,高血压遗传因素已经存在。
解决方案:选择完美对照?
我们常说高血压是多基因疾病,很多单个基因敲除试验,均能出现升高血压的表型,支持“多个不同基因导致高血压”的概念。但是,在实践中,研究者还是把所有高血压患者捆绑在一起,找他们高血压的共同原因(目前的方法),继续坚持这种研究策略,注定是一项吃力不讨好的任务。解决方案:找出中间表型(代表某一组基因变异导致的特殊表现)或内表型,根据内表型和或中间表型进行分组势在必行!
目的是采取此策略,专注于减少复杂性。通过可以测量的,均一的表征,减少多基因病的复杂性,解决的复杂问题。用作内表型的因素有:预后因素、诊断工具、地域、生理、生化、内分泌、解剖和超声图像。但目前对很多疾病发生发展的机制、生化通路的知识有限。对于相对研究比较清楚的复杂疾病,上游中间表型,即位于基因型与疾病之间的可以测量的成分,常常作为基因筛查的靶。如,有生物学意义的危险因素在疾病发生前出现:(1)冠心病:颈动脉斑块、LDL-C等可在冠心病之前出现;(2)高血压:ACE活性;(3)分子标记:在上游,更接近基因,高的遗传度。
内表型减少位点异质性,虽然内表型定义比疾病表型更窄,但内表型不能仅仅以临床症状或前驱症状来确定。多基因病是遗传、环境、表观遗传、线粒体、端粒共同作用的结果。
拟表型(phenocopy):遗传原因,环境因素均可造成拟表型;这两者会稀释基因对疾病表型的影响。拟表型越多,克隆致病基因越困难,特别是多基因病,没有主基因效应,每个基因贡献很小,仅仅根据临床症状,降维方法,仍有可能把异质性、拟表型患者纳入高血压行列。
遗传如何与环境作用?有希望的领域:微生物基因组?CNV:拷贝数变异;表观调控。这些调控机制,可能是加载环境因素与核基因组之间的桥梁。
4、环境危险因素这一传统危险因素,也存在一些问题需要回答
(1)关于盐的争议
盐与高血压似乎是板上钉钉的事,早年我国低盐区高血压患病率3%,也支持高盐高血压的理论。美国心脏协会(AHA)推荐:美国人每天钠不超过1500mg(3.75克NaCl)。美国联邦政府饮食指南:14-50岁普通人群日钠摄入量 <2300 mg(<6克NaCl);每天钠摄入量应<1500 mg(3.8克NaCl)的群体:(1)>50岁,(2)西班牙裔,(3)黑人,(4)确诊高血压、高血压前期,(5)糖尿病,(6)心衰,(7)慢性肾病【注:联邦政府饮食指南由美国联邦政府农业部与健康与社会福利部,每5年发布一次,下一次是2015年】。世界卫生组织建议每天2000 mg钠(相当于5克氯化钠)。美国人平均每天摄入钠3400 mg钠(相当于8.5克氯化钠)。
2013年5月16日,美国科学院医学研究所(IOM)的院士们向社会与政府的咨询报告指出,目前的科学证据,减少日常生活中钠的摄入量<2300mg(<6克氯化钠),对心血管后果与全因死亡有害还是有益?不足以得出结论。现有证据提示:低钠摄入可能导致比较严重心脏病患者不利事件的风险增加。伴有糖尿病,慢性肾病或既往存在心血管病的患者限制盐摄入,对他们的健康不利,因此不推荐每日钠低于1500mg(3.75克氯化钠);IOM的结论来自以下证据:多中心随机对照试验发现,低钠(每天1840 mg)导致心衰EF降低患者不良事件风险加大。
综合28550例中老年高血压研究结果,高盐与低盐均增加心肌梗死、脑卒中、充血性心衰及心脏病死亡风险。增加心脏病风险的低盐水平与目前指南推荐的盐摄入量相似。【注:高盐水平:每天>7000 mg钠】
到底吃多少盐合适?美国科学院医学研究所(IOM)院士们的报告立即遭到美国心脏学会的炮轰,AHA认为报告的结论是片面的,忽视了高盐摄入引起高血压的大量证据。这个问题需要进一步研究。
(2)肥胖悖论
肥胖增加高血压、糖尿病、心脏病、脑卒中、肾病、某些癌症风险,这几乎是常识。Katherine Flegal 荟萃分析97个研究,包括288万人的资料,发现超重者(BMI 25-29.9)死亡风险比正常体重(BMI 18.5-24.9)低6%[JAMA 2013,309:71-82]。Flegal首先在大规模荟萃分析中得出肥胖悖论。但是目前也有争议,哈佛大学公卫系教授Walter C Wellit不同意这个结论,但至少这也是个需要进一步研究的问题。
二、治疗
据美国统计,目前临床使用的治疗方法中30%无效甚至有害,每年浪费8000亿美元[Broady. NEJM 2012,366:1949-1951]。
治疗药物选择:最好的(State-of-the-art)治疗应符合下列条件:(1)循证有效(efficacy,临床试验有效),(2)临床实际有效(effectiveness),(3)效价比合理(efficiency),(4)副作用小,(5)作用机制清楚(know-how)
根据指南,曾经流行血压越低越好,或低一点,好一些。但血压达标水平不能千篇一律,而是要个体化。因为血压升高是代偿反应,器官、组织会发生变化需要高的血压维持灌注。
小结:高血压领域亟需解决的重大问题
q 30年没有真正意义上的新的降压药(到2009年),高血压基础研究50年没有理论突破(NEJM 2009)
q 病因研究:90%的遗传问题仍未解决
q 诊断:血压变异、晨峰高血压,隐蔽性高血压(1个亿)
q 治疗领域:(1)提高血压达标率;(2)顽固性高血压的诊断、治疗需要循证证据;(3)防止与减轻与高血压相关的血管、器官功能、结构、代谢改变,进一步减少心血管病风险。
(根据365医学网文章整理)





